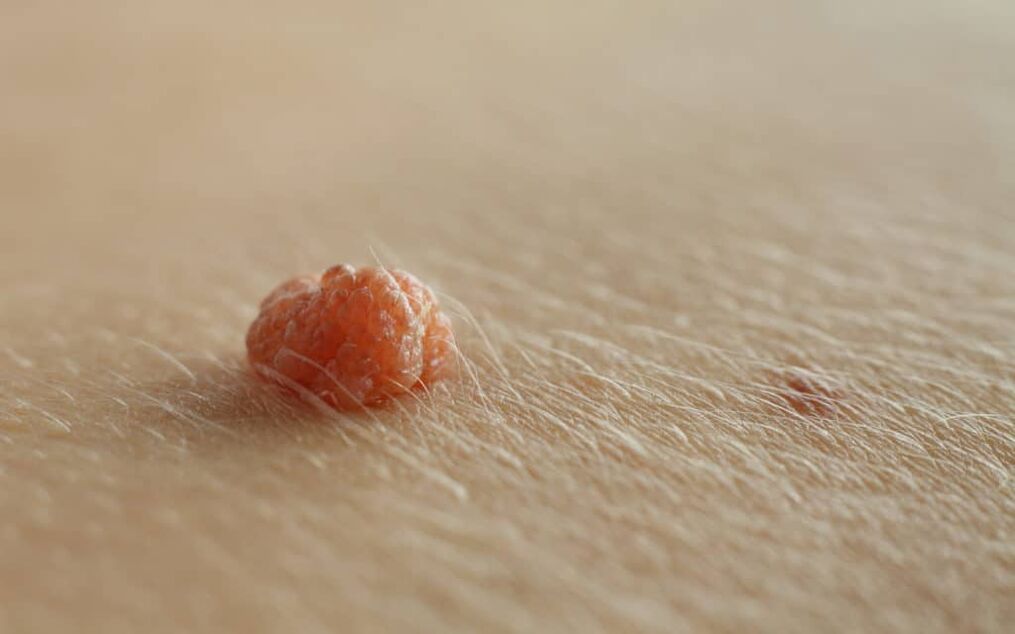
As verrugas do pene son a enfermidade de transmisión sexual máis común nos homes e son causadas polo virus do papiloma humano (VPH). As verrugas do pene adoitan presentarse como placas suaves, de cor carne a marrón, no glande e no eixe do pene.
Para proporcionar unha actualización sobre a comprensión, o diagnóstico e o tratamento actual das verrugas do pene, realizouse unha revisión utilizando termos e frases clave como "verrugas do pene" e "verrugas xenitais". A estratexia de busca incluíu metaanálise, ensaios controlados aleatorios, ensaios clínicos, estudos observacionais e revisións.
Epidemioloxía
A infección por VPH é a enfermidade de transmisión sexual máis común en todo o mundo. A infección polo VPH non significa que unha persoa desenvolva verrugas xenitais. Estímase que entre o 0, 5 e o 5% dos homes adultos novos sexualmente activos teñen verrugas xenitais no exame físico. A idade máxima da enfermidade é de 25 a 29 anos.
Etiopatoxénese
O VPH é un virus de ADN bicatenario da cápside sen envoltura pertencente ao xénero Papillomavirus da familia Papillomaviridae e só infecta a humanos. O virus ten un xenoma circular de 8 quilobases de lonxitude, que codifica oito xenes, incluídos os xenes de dúas proteínas estruturais encapsulantes, a saber L1 e L2. A partícula de tipo virus que contén L1 úsase na produción de vacinas contra o VPH. L1 e L2 median a infección por VPH.
Tamén é posible infectarse con diferentes tipos de VPH ao mesmo tempo. Nos adultos, a infección xenital por VPH transmítese principalmente a través do contacto sexual e, con menos frecuencia, a través do sexo oral, a pel con pel e os fómites. Nos nenos, a infección por VPH pode ocorrer como resultado de abuso sexual, transmisión vertical, autoinfección, infección por contacto estreito na casa e por fomites. O VPH penetra nas células da capa basal da epiderme a través de microtraumatismos na pel ou nas mucosas.
O período de incubación da infección varía de 3 semanas a 8 meses, cunha media de 2-4 meses. A enfermidade é máis común en individuos cos seguintes factores predispoñentes: inmunodeficiencia, relacións sexuais sen protección, múltiples parellas sexuais, unha parella sexual con varias parellas sexuais, antecedentes de infeccións de transmisión sexual, actividade sexual temperá, un período de tempo máis curto entre o encontro dun nova parella e manter relacións sexuais convivindo con el, non circuncidarse e fumar. Outros factores predispoñentes son a humidade, a maceración, os traumatismos e os defectos epiteliais na rexión do pene.
Histopatoloxía
O exame histolóxico revela papilomatose, paraqueratose focal, acantose severa, coilocitos vacuolados múltiples, distensión vascular e gránulos grandes de queratohialina.
Manifestacións clínicas
As verrugas do pene adoitan ser asintomáticas e ocasionalmente poden causar comezón ou dor. As verrugas xenitais adoitan estar situadas no frenillo, o glande, a superficie interna do prepucio e o surco coronal. No inicio da enfermidade, as verrugas do pene adoitan aparecer como pápulas pequenas, discretas, suaves, lisas, nacaradas e en forma de cúpula.
As lesións poden ocorrer individualmente ou en grupos (agrupados). Poden ser pedunculados ou de base ancha (sésiles). Co paso do tempo, as pápulas poden unirse en placas. As verrugas poden ser filiformes, exofíticas, papilomatosas, verrucosas, hiperqueratósicas, cerebriformes, fungiformes ou en forma de coliflor. A cor pode ser de cor carne, rosa, eritematosa, marrón, violeta ou hiperpigmentada.
Diagnóstico
O diagnóstico realízase clínicamente, normalmente baseándose na historia e na exploración. A dermatoscopia e a microscopia confocal in vivo axudan a mellorar a precisión diagnóstica. Morfoloxicamente, as verrugas poden variar desde a forma de dedo e pineal ata o mosaico. Entre as características da vascularización pódense atopar vasos glomerulares, horquillas e puntuados. A papilomatose é unha característica integral das verrugas. Algúns autores suxiren utilizar a proba do ácido acético (branqueamento da superficie das verrugas cando se aplica ácido acético) para facilitar o diagnóstico das verrugas do pene.
A sensibilidade desta proba é alta para as verrugas hiperplásicas do pene, pero para outros tipos de verrugas do pene e áreas subclínicas infectadas a sensibilidade considérase baixa. A biopsia da pel raramente se xustifica, pero debe considerarse en presenza de características atípicas (por exemplo, pigmentación atípica, induración, adhesión ás estruturas subxacentes, consistencia dura, ulceración ou hemorraxia), cando o diagnóstico é incerto ou para verrugas refractarias a diversos tratamentos. Aínda que algúns autores propoñen diagnósticos por PCR para, entre outras cousas, determinar o tipo de VPH que determina o risco de malignidade, a tipificación do VPH non se recomenda na práctica habitual.
Diagnóstico diferencial
O diagnóstico diferencial inclúe pápulas perladas do pene, gránulos de Fordyce, acrocordones, condilomas latos na sífilis, molusco contaxioso, granuloma anular, liquen plano, liquen plano, queratose seborreica, nevo epidérmico, linfangioma varicoso capilar, venenoma postgranulomatoso, linfoma venenoso. , schwannoma, papulose bowenoide e carcinoma de células escamosas.
Pápulas do pene nacaradosPreséntase como pápulas asintomáticas, pequenas, lisas, suaves, amareladas, brancas nacaradas ou de cor carne, cónicas ou en forma de cúpula cun diámetro de 1 - 4 mm. As lesións adoitan ser uniformes en tamaño e forma e distribuídas simétricamente. Normalmente, as pápulas sitúanse en filas simples, dobres ou múltiples nun círculo ao redor da coroa e do suco do glande. As pápulas tenden a notarse máis no dorso da coroa e menos cara ao frenillo.
Gránulos de Fordyce- Son glándulas sebáceas agrandadas. No glande e no eixe do pene, os gránulos de Fordyce aparecen como asintomáticos, illados ou agrupados, discretos, de cor amarela cremosa, pápulas lisas cun diámetro de 1 a 2 mm. Estas pápulas son máis perceptibles no eixe do pene durante a erección ou cando se tira o prepucio. Ás veces, un denso material calcáreo ou semellante ao queixo pódese espremer destes gránulos.
Acrocordones, tamén coñecidas como skintags ("etiquetas de pel"), son crecementos da pel suaves, de cor carne a marrón escuro, pedunculados ou de base ancha cun contorno suave. Ás veces poden ser hiperqueratósicas ou ter un aspecto verrugoso. A maioría dos acrocordones miden entre 2 e 5 mm de diámetro, aínda que ás veces poden ser máis grandes, sobre todo na ingle. Os acrocordones poden aparecer en case calquera parte do corpo, pero a maioría das veces aparecen no pescozo e nas áreas intertrixinosas. Cando aparecen na zona do pene, poden imitar as verrugas do pene.
Condilomas latos- Son lesións cutáneas na sífilis secundaria causadas pola espiroqueta, Treponema pallidum. Clínicamente, os condilomas latos aparecen como pápulas ou placas anchas, de cor branca grisácea, aveludadas, planas ou parecidas a coliflor. Adoitan desenvolverse en zonas cálidas e húmidas dos xenitais e do perineo. A sífilis secundaria caracterízase por unha erupción maculopapular simétrica, difusa e non pruriginosa no tronco, palmas e plantas. As manifestacións sistémicas inclúen dor de cabeza, fatiga, farinxite, mialxia e artralxia. Poden producirse erupcións eritematosas ou esbrancuxadas na mucosa oral, así como alopecia e linfadenopatía xeneralizada.
Granuloma anularé unha enfermidade inflamatoria benigna e autolimitada da derme e do tecido subcutáneo. A patoloxía caracterízase por pápulas asintomáticas, firmes, de cor marrón-púrpura, eritematosas ou de cor carne, dispostas xeralmente nun anel. A medida que a condición progresa, pódese observar a involución central. Un anel de pápulas adoita crecer xuntos para formar unha placa en forma de anel. O granuloma adoita localizarse nas superficies extensoras das extremidades distais, pero tamén se pode detectar no eixe e no glande.
Liquen plano da pelé unha dermatose inflamatoria crónica que se manifesta en forma de pápulas e placas planas, poligonais, púrpuras e con comezón. Na maioría das veces, a erupción aparece nas superficies flexoras das mans, costas, torso, pernas, nocellos e glande do pene. Aproximadamente o 25% das lesións ocorren nos xenitais.
Nevo epidérmicoé un hamartoma que nace do ectodermo embrionario que se diferencia en queratinocitos, glándulas apocrinas, glándulas ecrinas, folículos pilosos e glándulas sebáceas. A lesión clásica é unha placa solitaria, asintomática e ben circunscrita que segue as liñas de Blaschko. O inicio da enfermidade adoita ocorrer no primeiro ano de vida. A cor varía dende a carne ata amarela e marrón. Co paso do tempo, a lesión pode engrosar e volverse verrugosa.
O linfangioma varicoso capilar é unha dilatación sacular benigna dos ganglios linfáticos cutáneos e subcutáneos. A condición caracterízase por grupos de burbullas que se asemellan á posta de ras. A cor depende do contido: a cor esbrancuxada, amarela ou marrón claro débese á cor do fluído linfático, e a cor avermellada ou azulada débese á presenza de glóbulos vermellos no líquido linfático como consecuencia dunha hemorraxia. As burbullas poden sufrir cambios e adquirir un aspecto verrugoso. A maioría das veces atópase nas extremidades, con menos frecuencia na zona xenital.
Linfogranuloma venéreoé unha enfermidade de transmisión sexual causada por Chlamydia trachomatis. A enfermidade caracterízase por unha pápula xenital transitoria indolora e, con menos frecuencia, unha erosión, úlcera ou pústula seguida dunha linfadenopatía inguinal e/ou femoral coñecida como bubóns.
Normalmente,siringomasSon pápulas asintomáticas, pequenas, brandas ou densas, de cor carne ou marróns de 1 a 3 mm de diámetro. Adoitan atoparse nas zonas periorbitarias e nas meixelas. Non obstante, os siringomas poden aparecer no pene e nas nádegas. Cando se atopan no pene, os siringomas pódense confundir con verrugas do pene.
Schwannomas- Son neoplasias orixinadas a partir das células de Schwann. O schwannoma do pene adoita presentarse como un nódulo único, asintomático e de crecemento lento na parte dorsal do eixe do pene.
Papulose bowenoideé unha displasia intraepidérmica focal precancerosa que adoita aparecer como múltiples pápulas ou placas de cor vermella-marrón na zona anogenital, particularmente no pene. A patoloxía é consistente co carcinoma de células escamosas in situ. A progresión a carcinoma escamoso invasivo ocorre no 2 ao 3% dos casos.
Normalmente,carcinoma de células escamosaso pene maniféstase en forma de nódulo, úlcera ou lesión eritematosa. A erupción pode aparecer verrugosa, leucoplasia ou esclerose. O sitio máis favorecido é o glande, seguido do prepucio e o eixe do pene.
Complicacións
As verrugas do pene poden ser unha causa de preocupación ou angustia significativa para o paciente e a súa parella sexual debido ao seu aspecto cosmético e contaxio, a estigmatización, a preocupación sobre a futura fertilidade e o risco de cancro e a súa asociación con outras enfermidades de transmisión sexual. Estímase que entre o 20 e o 34% dos pacientes afectados teñen enfermidades de transmisión sexual subxacentes. Os pacientes adoitan experimentar sentimentos de culpa, vergoña, baixa autoestima e medo. As persoas con verrugas do pene teñen taxas máis altas de disfunción sexual, depresión e ansiedade en comparación coa poboación sa. Esta condición pode ter un impacto psicosocial negativo no paciente e afectar negativamente á súa calidade de vida. As lesións exofíticas grandes poden sangrar, causar obstrución uretral e interferir coas relacións sexuais. A transformación maligna é rara, excepto en individuos inmunocomprometidos. Os pacientes con verrugas do pene teñen un maior risco de desenvolver cancro anogenital, cancro de cabeza e cancro de pescozo como resultado da coinfección co VPH de alto risco.
Previsión
Se non se dá tratamento, as verrugas xenitais poden resolverse por si soas, permanecer sen cambios ou aumentar de tamaño e número. Aproximadamente un terzo das verrugas do pene regresan sen tratamento, e o tempo medio ata que desaparecen é de aproximadamente 9 meses. Co tratamento axeitado, o 35 ao 100% das verrugas desaparecen en 3 a 16 semanas. Aínda que as verrugas se resolven, a infección polo VPH pode permanecer, o que provoca a recorrencia. As taxas de recaída varían entre o 25 e o 67% nos 6 meses de tratamento. Entre os pacientes con infección subclínica, infección recorrente (reinfección) despois das relacións sexuais e en presenza de inmunodeficiencias, prodúcese unha maior porcentaxe de recaídas.
Tratamento
O tratamento activo das verrugas do pene é preferible ao seguimento porque conduce a unha resolución máis rápida das lesións, reduce o temor a infectar a unha parella, alivia o estrés emocional, mellora o aspecto estético, reduce o estigma social asociado ás lesións do pene e alivia os síntomas (p. comezón, dor ou sangrado). As verrugas do pene que persisten durante máis de 2 anos teñen moito menos probabilidades de resolver por si soas, polo que primeiro debe ofrecerse un tratamento activo. O asesoramento das parellas sexuais é obrigatorio. Tamén se recomenda a detección de enfermidades de transmisión sexual.
Os tratamentos activos pódense dividir en mecánicos, químicos, inmunomoduladores e antivirais. Hai moi poucas comparacións detalladas de diferentes métodos de tratamento entre si. A eficacia varía dependendo do método de tratamento. Ata a data, ningún tratamento demostrou ser constantemente superior a outros tratamentos. A elección do tratamento debe depender do nivel de habilidade do médico, da preferencia do paciente e da tolerancia ao tratamento, así como do número de verrugas e da gravidade da enfermidade. Tamén se debe ter en conta a eficacia comparativa, a facilidade de administración, os efectos secundarios, o custo e a dispoñibilidade do tratamento. En xeral, o tratamento autoadministrado considérase menos efectivo que o tratamento autoadministrado.
O paciente realiza o tratamento na casa (según o prescrito polo médico)
Métodos de tratamento utilizados na clínica
Os métodos utilizados na clínica inclúen podofilina, crioterapia con nitróxeno líquido, ácido bicloroacético ou ácido tricloroacético, cimetidina oral, escisión cirúrxica, electrocauterización e terapia con láser de dióxido de carbono.
A podofilina líquida ao 25%, derivada da podofilotoxina, actúa detendo a mitose e provocando necrose tisular. A droga aplícase directamente á verruga do pene unha vez por semana durante 6 semanas (máximo 0, 5 ml por tratamento). A podofilina debe lavarse de 1 a 4 horas despois do tratamento e non debe aplicarse en áreas con alta humidade da pel. A eficacia da eliminación das verrugas alcanza o 62%. Debido aos informes de toxicidade, incluída a morte, asociados ao uso de podofilina, considérase preferido o podofilox, que ten un perfil de seguridade moito mellor.
O nitróxeno líquido, o método de elección para tratar as verrugas do pene, pódese aplicar usando unha botella de spray ou un aplicador con punta de algodón directamente sobre e 2 mm arredor da verruga. O nitróxeno líquido causa danos nos tecidos e morte celular ao conxelarse rapidamente para formar cristais de xeo. A temperatura mínima necesaria para destruír as verrugas é de -50 °C, aínda que algúns autores cren que -20 °C tamén son eficaces.
A eficacia da eliminación das verrugas alcanza o 75%. Os efectos secundarios inclúen dor durante o tratamento, eritema, descamación, ampollas, erosión, ulceración e dispigmentación no lugar de aplicación. Un recente ensaio aleatorizado paralelo de fase II en 16 homes iranianos con verrugas xenitais mostrou que a crioterapia usando a formulación de Wartner que contén unha mestura de 75% de dimetil éter e 25% de propano tamén foi eficaz. Son necesarias máis investigacións para confirmar ou refutar esta conclusión. Hai que dicir que a crioterapia usando a composición de Wartner é menos efectiva que a crioterapia usando nitróxeno líquido.
O ácido bicloroacético e o ácido tricloroacético pódense usar para tratar as pequenas verrugas do pene porque a súa capacidade de penetración na pel é limitada. Cada un destes ácidos funciona coagulando proteínas seguida da destrución celular e, en consecuencia, eliminando a verruga do pene. No lugar da aplicación pode producirse unha sensación de ardor. As recaídas despois de usar ácido bicloroacético ou tricloroacético ocorren con tanta frecuencia como con outros métodos. As drogas pódense usar ata tres veces por semana. A eficacia da eliminación das verrugas varía entre o 64 e o 88%.
A electrocoagulación, a terapia con láser, o láser de dióxido de carbono ou a escisión cirúrxica funcionan destruíndo mecánicamente a verruga e pódense utilizar nos casos en que hai unha verruga bastante grande ou un grupo de verrugas que é difícil de eliminar con métodos de tratamento conservadores. Os métodos de tratamento mecánico teñen a maior porcentaxe de eficacia, pero o seu uso ten un maior risco de cicatrices na pel. A anestesia local aplicada a lesións non ocluídas 20 minutos antes do procedemento ou unha mestura de anestésicos locais aplicada a lesións ocluídas unha hora antes do procedemento debe considerarse como medidas que reducen as molestias e a dor durante o procedemento. Pódese usar anestesia xeral para eliminar cirurxicamente grandes lesións.
Tratamentos alternativos
Os pacientes que non responden aos tratamentos de primeira liña poden responder a outros tratamentos ou a unha combinación de tratamentos. A terapia de segunda liña inclúe cidofovir tópico, intralesional ou intravenoso, 5-fluorouracilo tópico e mebutato de ingenol tópico.
Pódese considerar a terapia antiviral con cidofovir para pacientes inmunocomprometidos con verrugas refractarias ao tratamento. O cidofovir é un nucleósido fosfonato acíclico que inhibe competitivamente a ADN polimerase viral, evitando así a replicación viral.
Os efectos secundarios do cidofovir tópico (intralesional) inclúen irritación, erosión, cambios pigmentarios postinflamatorios e cicatrices superficiais no lugar de aplicación. O principal efecto secundario do cidofovir intravenoso é a nefrotoxicidade, que se pode previr con hidratación salina e probenecid.
Prevención
As verrugas xenitais pódense evitar ata certo punto atrasando a actividade sexual e limitando o número de parellas sexuais. Os preservativos de látex, cando se usan de forma consistente e correcta, reducen a transmisión do VPH. As parellas sexuais con verrugas anoxenitais deben ser tratadas.
As vacinas contra o VPH son eficaces antes da actividade sexual na prevención primaria da infección. Isto débese a que as vacinas non proporcionan protección contra enfermidades causadas por tipos de vacinas do VPH que un individuo adquiriu a través da actividade sexual previa. O Comité Asesor sobre Prácticas de Inmunización dos Centros para o Control e a Prevención de Enfermidades, a Academia Americana de Pediatría, o Colexio Americano de Obstetras e Ginecólogos, a Academia Americana de Práctica Familiar e a Sociedade Internacional do Virus do Papiloma Humano recomendan a vacinación rutineira de nenas e nenos con a vacina contra o VPH.
A idade obxectivo para a vacinación é de 11 a 12 anos para as nenas e os nenos. A vacina pódese administrar desde os 9 anos de idade. Tres doses da vacina contra o VPH deben administrarse no mes 0, no mes 1 ao 2 (xeralmente 2) e no mes 6. A vacinación de recuperación está indicada para homes menores de 21 anos e mulleres menores de 26 se non foron vacinados na idade obxectivo. Tamén se recomenda a vacinación para homes homosexuais ou inmunocompetentes menores de 26 anos, se non foron vacinados previamente. A vacinación reduce a probabilidade de infectarse co VPH e, posteriormente, de desenvolver verrugas e cancro de pene. Vacinar tanto a homes como a mulleres é máis beneficioso para reducir o risco de verrugas xenitais do pene que vacinar só os homes, xa que os homes poden contraer a infección por VPH das súas parellas sexuais. A prevalencia das verrugas anogenitais diminuíu significativamente entre 2008 e 2014 debido á introdución da vacina contra o VPH.
Conclusión
As verrugas do pene son unha enfermidade de transmisión sexual causada polo VPH. Esta patoloxía pode ter un impacto psicosocial negativo no paciente e afectar negativamente á súa calidade de vida. Aínda que aproximadamente un terzo das verrugas do pene resólvense sen tratamento, o tratamento activo é preferible para acelerar a resolución das verrugas, reducir os medos á infección, reducir a angustia emocional, mellorar o aspecto estético, reducir o estigma social asociado ás lesións do pene e aliviar os síntomas.
Os métodos de tratamento activos poden ser mecánicos, químicos, inmunomoduladores e antivirais, e moitas veces combinados. Ata o momento, ningún tratamento demostrou ser superior a outros. A elección do método de tratamento debe depender do nivel de competencia do médico neste método, da preferencia do paciente e da tolerabilidade do tratamento, así como do número de verrugas e da gravidade da enfermidade. Tamén se debe ter en conta a eficacia comparativa, a facilidade de uso, os efectos secundarios, o custo e a dispoñibilidade do tratamento. As vacinas contra o VPH antes da actividade sexual son eficaces na prevención primaria da infección. A idade obxectivo para a vacinación é de 11 a 12 anos tanto para as nenas como para os nenos.

























